Guía de uso
Efectos secundarios de Tirzepatida y GLP-1: guía 2026
Náusea en semana 1-4, estabilización en semana 5-12. Lo que STEP-1 y SURMOUNT-1 reportaron y cómo gestionar los efectos adversos en un protocolo de investigación.
~9 min de lectura Revisado: evidencia robusta
Por Redacción Peptilab 17 de abril de 2026
Efectos secundarios de Tirzepatida y otros GLP-1: náusea, fatiga, manejo semana a semana. Basado en STEP 1, SURMOUNT-1 y Retatrutida Fase 2.

En este artículo (20 secciones)
Esta guía es material educativo para investigadores que trabajan con compuestos metabólicos de la familia GLP-1. No constituye consejo médico. Si hay situaciones de salud específicas, consultar con un profesional médico calificado.
Por qué los GLP-1 generan efectos gastrointestinales
Los agonistas GLP-1 (Semaglutida, Tirzepatida) y los compuestos multirreceptor (Retatrutida, CagriSema) comparten un mecanismo central: ralentizan el vaciamiento gástrico. Es parte del efecto farmacológico esperado, no un defecto. El alimento permanece más tiempo en el estómago, lo que prolonga la saciedad pero también aumenta la probabilidad de náusea, reflujo postprandial, plenitud prolongada, y ocasionalmente vómito en dosis altas o tras comidas grasas. La frecuencia documentada en los ensayos pivotales publicados permite dimensionar la magnitud: en STEP 1 (Semaglutida 2.4mg a 68 semanas), náusea 44%, vómito 24%, diarrea 32%. En SURMOUNT-1 (Tirzepatida 15mg a 72 semanas) los mismos eventos fueron 29%, 13% y 22%. En el ensayo de Fase 2 de Retatrutida 12mg, los efectos gastrointestinales fueron los más frecuentes y dependieron de la dosis. La mayoría son leves a moderados, transitorios, y disminuyen tras las primeras semanas de protocolo.
Frecuencias por ensayo:
- STEP 1 STEP-1 (Semaglutida 2.4mg): náusea 44%, vómito 24%, diarrea 32%.
- SURMOUNT-1 SURMOUNT-1 (Tirzepatida 15mg): náusea 29%, vómito 13%, diarrea 22%.
- Retatrutida Fase 2 (12mg, Jastreboff NEJM 2023): náusea 45%, diarrea 25%, vómito 21%, estreñimiento 16% a 48 semanas. Patrón dosis-dependiente confirmado a lo largo de los brazos 4 / 8 / 12mg. Publicación primaria.
Línea de tiempo semana a semana
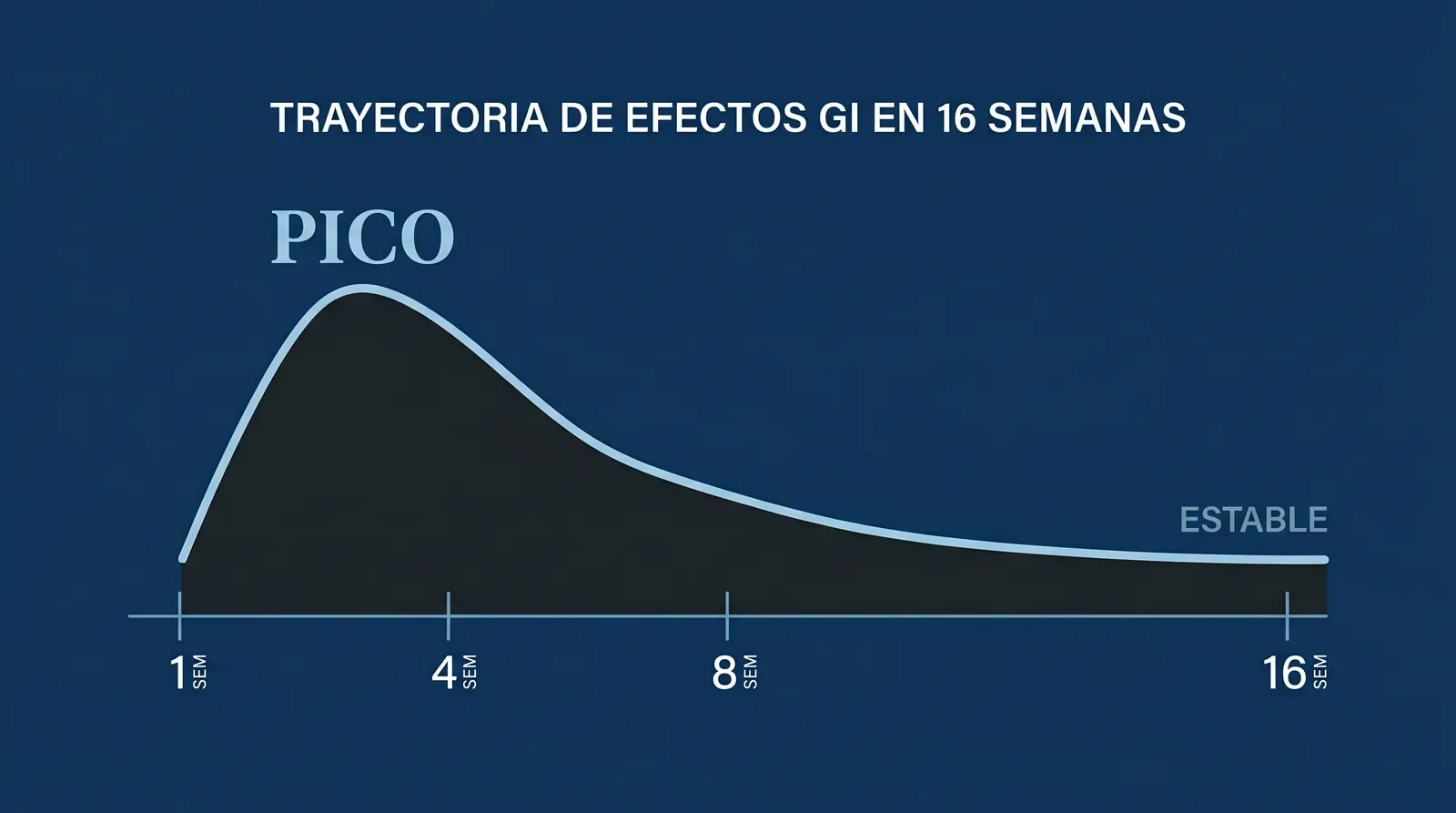
Semanas 1–2 (dosis inicial baja)
Lo más común:
- Náusea leve 1–2 días después de la dosis.
- Sensación de saciedad temprana durante las comidas.
- Ocasional reflujo nocturno.
- Fatiga leve en los primeros días.
Manejo típico en literatura:
- Comidas más pequeñas y frecuentes en lugar de grandes.
- Evitar comidas muy grasosas.
- Hidratación constante (electrolitos si aparece fatiga o mareo).
- Dosis preferentemente por la noche para que la náusea caiga durante el sueño.
Semanas 3–6 (primera escalada)
Lo más común:
- Rebrote leve de náusea tras cambio de dosis, típicamente 24–72h.
- Cambios en los hábitos intestinales (diarrea o estreñimiento).
- Patrón de alimentación reestructurado: porciones claramente más pequeñas.
Manejo típico:
- Mantener ingesta proteica (≥1g/kg peso corporal).
- Fibra soluble para estabilidad intestinal.
- Escalada de dosis siempre gradual, nunca saltando pasos.
Semanas 7–12 (tolerancia estabilizada)
Lo más común:
- Los efectos GI tienden a estabilizarse o disminuir.
- Aparece fatiga acumulativa si la ingesta calórica cae demasiado rápido.
- Posible pérdida de masa muscular si la proteína es insuficiente.
Manejo típico:
- Monitorear composición corporal (no solo peso total).
- Ejercicio de resistencia para preservar masa magra.
- Revisión de ingesta de micronutrientes (B12, vitamina D, hierro).
Semanas 12+ (mantenimiento)
- La mayoría de efectos GI son mínimos.
- Aparece el tema del plateau: la pérdida se estabiliza en ~16–24 semanas dependiendo del compuesto.
- Consideraciones de largo plazo: composición corporal, pérdida de volumen facial (“Ozempic face”), reevaluación del protocolo.
Rotación de sitios de inyección subcutánea
Para protocolos con inyección semanal, los sitios típicos documentados en literatura son:
- Abdomen (excluyendo 5cm alrededor del ombligo).
- Cara externa del muslo.
- Parte superior del glúteo.
- Cara externa del brazo (si se tiene ayuda).
Rotar semanalmente reduce la probabilidad de:
- Reacción local (eritema, induración, picor leve).
- Lipohipertrofia en el mismo sitio.
- Malabsorción si el tejido está inflamado.
Electrolitos e hidratación
La reducción de ingesta calórica que acompaña a los protocolos GLP-1 puede generar deficiencias si no se compensa:
- Sodio: la sudoración y reducción de carbohidratos puede agotar reservas.
- Potasio, magnesio: limitar bebidas deportivas con azúcar; considerar suplementación si hay fatiga persistente.
- Agua: meta de 2–3L/día en la mayoría de adultos.
Los estudios clínicos no reportan deficiencias graves como efecto de los compuestos; los problemas suelen venir del protocolo alimentario que los rodea.
Composición corporal: qué ignoran los ensayos
La mayoría de ensayos pivotales reportan pérdida de peso total, no composición corporal detallada. Los subestudios de DEXA (absorciometría dual de rayos X) en STEP 1 y SURMOUNT-1 SURMOUNT-1 sugieren que aproximadamente 80% de la pérdida es masa grasa, 20% es masa magra. Este ratio 80/20 es más favorable que dietas hipocalóricas agresivas, pero menos favorable que protocolos combinados con resistencia estructurada.
Estrategias documentadas para preservar masa magra durante un protocolo GLP-1:
- Ingesta proteica ≥1.2–1.6 g/kg peso corporal/día.
- Ejercicio de resistencia 2–3 sesiones/semana cubriendo grandes grupos musculares.
- Monitorizar con DEXA o impedancia, no solo peso total.
- No acelerar pérdida beyond 1% peso corporal/semana.
La discusión más completa sobre masa magra y GLP-1 está en GLP-1 y masa magra: literatura.
Pérdida de volumen facial (“Ozempic face”)
Un efecto visual discutido en 2026 es la pérdida de volumen facial asociada a pérdida rápida de peso. Mecánicamente: pérdida de grasa subcutánea facial + cambios en matriz extracelular dérmica durante el periodo de déficit calórico. No es un efecto adverso del compuesto per se; es consecuencia de la velocidad y magnitud de la pérdida.
Estrategias reportadas en literatura para mitigar:
- Pérdida gradual (no más rápida que 1% por semana).
- Soporte nutricional con proteína y micronutrientes relevantes para piel (vitamina C, zinc, ácidos grasos esenciales).
- Investigación post-protocolo con compuestos dermatológicos como GHK-Cu (ver GHK-Cu: cobre, piel y tejido).
- Considerar mantenimiento de peso intermedio antes de pérdida adicional.
Tolerancia GI y rescates comunes
Cuando los efectos GI persisten, las intervenciones documentadas con mayor evidencia son:
- Hidratación con electrolitos: suero oral casero (agua + sal + limón + miel) o comerciales sin azúcar excesiva.
- Jengibre (fresco o en té): evidencia moderada para náusea farmacológica.
- Comidas más pequeñas más frecuentes: 5–6 pequeñas vs 3 grandes.
- Evitar comidas grasosas en las 48h post-dosis.
- Antieméticos (con supervisión médica si aplica): ondansetrón para casos refractarios.
- Reducción transitoria de dosis: bajar a la dosis previa en la escalada y mantener 2–4 semanas extra antes de volver a subir.
Pancreatitis: el evento adverso raro
Un evento adverso raro pero reportado en la literatura de GLP-1 es pancreatitis aguda. La incidencia en ensayos pivotales es baja (menor al 0.5% típicamente, no estadísticamente diferente de placebo en la mayoría de análisis), pero el evento es clínicamente significativo cuando ocurre.
Señales de alerta: dolor abdominal severo persistente, especialmente en región epigástrica, irradiado a espalda, asociado a náusea intensa, fiebre, o vómito repetido. Ante estas señales, pausar el compuesto inmediatamente y buscar evaluación médica. No es un efecto que se maneje con estrategias domésticas.
Factores de riesgo documentados: antecedente de pancreatitis, cálculos biliares no tratados, consumo alcohólico significativo, hipertrigliceridemia severa. En protocolos de investigación con sujetos con estos antecedentes, el riesgo-beneficio debe evaluarse con especial cuidado.
Cuándo pausar, no cuándo abandonar
Señales que justifican pausa y consulta médica:
- Vómito persistente (>24h) o deshidratación.
- Dolor abdominal intenso (posible pancreatitis, efecto adverso raro).
- Náusea que no responde a las medidas habituales tras 48h.
- Cualquier síntoma agudo no explicado por el protocolo.
Pausar una dosis no anula el efecto acumulado; los compuestos GLP-1 tienen vida media larga (semanas). Un protocolo de investigación bien diseñado permite pausa sin reiniciar desde cero.
Qué esta guía NO es
- No es consejo médico. Es material educativo basado en literatura publicada de ensayos clínicos.
- No reemplaza supervisión profesional. Los protocolos de investigación clínica se ejecutan con médicos calificados.
- No aplica a compuestos no GLP-1. BPC-157, TB-500, GHK-Cu y otros tienen perfiles distintos.
Para preguntas específicas sobre un compuesto, consultar la ficha técnica del producto o escribir a nuestro equipo por WhatsApp.
Preguntas frecuentes
¿Qué efectos secundarios produce la Tirzepatida?
SURMOUNT-1 reporta a 15mg: náusea 29%, diarrea 23%, vómito 16%, estreñimiento 12%. Casi todos leves-moderados, transitorios, concentrados en la fase de escalada (semanas 1-20) y disminuyen al estabilizarse en dosis de mantenimiento. Comparado con Semaglutida 2.4mg en STEP-1 (44% náusea), Tirzepatida tiene menor carga GI por el agonismo GIP que atenúa el componente emético.
¿Cuándo aparecen las náuseas con Semaglutida?
Pico en semanas 2-4 de cada paso de escalada. STEP-1 documentó 44% náusea con semaglutida 2.4mg vs 16% placebo. Las náuseas siguen un patrón predecible: aparecen los primeros días tras subir dosis, pico al día 3-5, mejora gradual hacia el día 7-10. Si persisten >2 semanas a la misma dosis, mantener dosis sin avanzar a la siguiente.
¿Las náuseas con GLP-1 desaparecen con el tiempo?
Sí en la mayoría de casos. Los datos de STEP-1 y SURMOUNT-1 muestran que los efectos GI son transitorios: tras 8-12 semanas a dosis estable la incidencia cae sustancialmente. La regla operativa: si tras 12 semanas a la misma dosis la náusea persiste sin atenuarse, es señal de que esa dosis no es tolerable y conviene reducirla.
¿Qué hacer si la náusea no responde a las medidas habituales?
Estrategia escalonada: comidas pequeñas frecuentes, evitar grasas y alimentos olorosos durante el pico, hidratación con electrolitos, jengibre, dosis nocturna. Si no mejora en 48h: mantener dosis (no avanzar), considerar antiemético OTC. Vómito persistente >24h, deshidratación, dolor abdominal intenso (sospecha pancreatitis): suspender y evaluar médicamente.
¿Las GLP-1 pueden causar pancreatitis?
Es un efecto adverso raro pero reportado. Señales de alerta: dolor abdominal severo persistente en región epigástrica irradiado a espalda, asociado a náusea intensa, fiebre o vómito repetido. Ante estas señales, pausar el compuesto inmediatamente y buscar evaluación médica. Los meta-análisis cardiovasculares grandes (incluyendo SELECT ) no encuentran aumento estadísticamente significativo del riesgo poblacional, pero el evento individual sigue siendo posible.
Para investigación con material RUO documentado, ver el catálogo en /tienda/ o consultar por WhatsApp (respuesta < 2h hábiles).
Metodología de investigación
Lee también
- Reconstitución de péptidos liofilizados
- Cómo leer un COA
- Agua bacteriostática y verificación
- Ciclos on/off por clase
- Vida media y timing
Herramientas
Fuentes
Cómo se produjo este artículo
Equipo editorial de Peptilab.co. Cada análisis pasa por verificación Zero-Trust: toda cifra clínica enlaza a un ensayo publicado (NEJM, JAMA, NCT, comunicado oficial del fabricante). Si no hay fuente primaria verificable, el dato no se publica. Contenido de referencia para investigación científica (RUO), no recomendación médica.
- Estándares editoriales
- 3 fuentes citadas
- Actualizado:
¿Dudas o quieres consultar stock?
Nuestro equipo responde consultas por WhatsApp dentro de las 2 horas hábiles. Sin compromiso.